Ο αντίκτυπος της πανδημίας στην ψυχική υγεία του πληθυσμού
… χωρών χαμηλού και μεσαίου εισοδήματος: ανάγκη επαναπροσδιορισμού σε παγκόσμιο επίπεδο
Οι χώρες χαμηλού και μεσαίου εισοδήματος (ΧΧΜΕ) συγκεντρώνουν το μεγαλύτερο μέρος του παγκόσμιου πληθυσμού και ιστορικά λαμβάνουν ένα μικρό μόνο μέρος των παγκόσμιων πόρων για την ψυχική υγεία.
Διαχρονικά γίνονται μελέτες για το επίπεδο της ψυχικής υγείας των πληθυσμών ανά τον κόσμο αλλά ιδιαίτερα τώρα η προσπάθεια αυτή εντάθηκε καθώς η πανδημία του SΑRS-CoV-2 εξαπλώθηκε ραγδαία σε πολλές από αυτές τις χώρες έχοντας σοβαρό αντίκτυπο στην ψυχική υγεία των πολιτών τους.
Σημαντικοί παράγοντες κινδύνου θνησιμότητας από την λοίμωξη COVID-19, όπως ο διαβήτης, οι καρδιακές παθήσεις και διάφορες συννοσηρότητες, είναι όλο και πιο συχνές στις χώρες με χαμηλό ή μεσαίο εισόδημα, ειδικά μεταξύ ατόμων με χαμηλότερο εκπαιδευτικό επίπεδο. Παρά την χαμηλότερη μέση ηλικία των πληθυσμών σε αυτές τις χώρες σε σύγκριση με αυτές με υψηλό εισόδημα, ο υψηλός επιπολασμός τέτοιων νοσημάτων και την συννοσηρότητας αλλά και τα χαμηλά επίπεδα πρόσβασης σε καθολική κάλυψη υγείας, σχηματίζουν μια ανησυχητική εικόνα όσον αφορά τη δυνατότητα απώλειας ζωών από την πανδημία.
Πρόσφατα δημοσιεύθηκε στο έγκριτο επιστημονικό περιοδικό THE LANCET Psychiatry, μία πολύ ενδιαφέρουσα ανασκόπηση, η οποία εξετάζει τις επιπτώσεις της ψυχικής υγείας της πανδημίας COVID-19 στις χώρες χαμηλού και μεσαίου εισοδήματος (ΧΧΜΕ).
Οι ιατροί της Γ’ Πανεπιστημιακής Παθολογικής κλινικής του Νοσοκομείου «Η ΣΩΤΗΡΙΑ», ενός από τα νοσοκομεία που δέχεται το μεγαλύτερο όγκο ασθενών της πανδημίας και ξεκίνησε τους εμβολιασμούς στην Ελλάδα, με επιβλέποντα τον Καθηγητή κο Συρίγο Κωνσταντίνο, καταγράφουν τα πολύ ενδιαφέροντα ευρήματα αυτής της μελέτης.
https://doi.org/10.1016/S2215-0366(21)00025-0
Σε αυτήν την ανασκόπηση, εξετάζονται οι παγκόσμιες επιπτώσεις της πανδημίας ψυχικής υγείας από την πανδημία της COVID-19 σε τέσσερα επίπεδα: α)ο αντίκτυπος της πανδημίας στην ψυχική υγεία, β)οι απαντήσεις σε αυτές τις ανάγκες από τις διάφορες χώρες, γ) η ευκαιρία που προσφέρει η πανδημία για να επανασχεδιαστεί η παγκόσμια ψυχική υγεία και δ)ένα μελλοντικό όραμα για την ανάπτυξη αποτελεσματικών συστημάτων ψυχικής υγείας. Αν και οι ανησυχίες ξεκινούν με έμφαση στις ΧΧΜΕ, η πανδημία έχει δείξει τη βαθιά αλληλοσυνδεόμενη φύση της παγκόσμιας υγείας και τις ευκαιρίες για συγκέντρωση εμπειρίας και γνώσης για την αναμόρφωση της ψυχικής υγείας σε όλες τις χώρες.
Η πανδημία COVID-19 ανέδειξε εμφατικά το ήδη μεγάλο κενό θεραπείας στην ψυχική υγεία μεταξύ των ΧΧΜΕ και απειλεί να το διευρύνει. Οι νέες απαιτήσεις για φροντίδα ψυχικής υγείας σε αυτές τις χώρες τέμνονται με εύθραυστα συστήματα υγείας, περιορισμένους πόρους και ικανότητα εργατικού δυναμικού, κοινωνική αναταραχή και βία ως απάντηση στις στρατηγικές περιορισμού της COVID-19, ενώ συνολικά η πρόσβαση σε παρεμβάσεις είναι προβληματική. Μπορεί να υποτεθεί ότι οι μακροπρόθεσμες συνέπειες στην ψυχική υγεία θα είναι ιδιαίτερα σοβαρές στις περιοχές με χαμηλότερους πόρους και τις πιο φτωχές περιοχές του πλανήτη, όπου ουσιαστικά δεν υπήρχε πρόσβαση σε υπηρεσίες ψυχικής υγείας ούτε και πριν από την πανδημία.
Άμεσες επιπτώσεις
Υπάρχουν αναφορές που τεκμηριώνουν πρωτίστως την αύξηση των συμπτωμάτων ψυχικής δυσφορίας, η οποία μπορεί να αντικατοπτρίζει μια κανονιστική απάντηση στην αβεβαιότητα και τις δυσκολίες που αντιμετωπίζουν οι πληθυσμοί. Για παράδειγμα, οι αναφορές έχουν τεκμηριώσει αυξημένο επιπολασμό ψυχολογικής δυσφορίας μεταξύ του προσωπικού υγειονομικής περίθαλψης, που σχετίζονται με το στίγμα και τον φόβο της νόσου. Αυτή η θεωρία είναι σύμφωνη με τις λίγες μελέτες σχετικά με τον επιπολασμό των ψυχικών διαταραχών που έχουν εντοπιστεί. Για παράδειγμα, μια εθνική διαδικτυακή μελέτη περισσότερων από 10.000 ατόμων στο Μπαγκλαντές ανέφερε 33% επικράτηση κατάθλιψης και 5% επικράτηση αυτοκτονικού ιδεασμού.
Σε ΧΧΜΕ παγκοσμίως, η δυσφορία σε ολόκληρο τον πληθυσμό μπορεί να αποδοθεί σε συνεχιζόμενες αβεβαιότητες σχετικά με την εξάπλωση της νόσου, την αποτελεσματικότητα των στρατηγικών περιορισμού καθώς και στο άγχος σχετικά με το πότε και πώς η καθημερινή ζωή θα επιστρέψει σε κάποια κανονικότητα. Τα μέτρα περιορισμού και οι σχετικές αποφάσεις της πολιτικής του εγκλεισμού και της απομόνωσης είχαν πρωτοφανή αποτελέσματα στον οικονομικό και κοινωνικό τομέα σε χώρες όπου η συντριπτική πλειονότητα των ατόμων απασχολούνται στην άτυπη αγορά εργασίας και όπου οι απειλές για την επιβίωσή τους οδηγούν ήδη σε αντίσταση του κοινού και, μερικές φορές, σε βία.
Η πανδημία αποκαλύπτει επίσης το γεγονός ότι συγκεκριμένες ευάλωτες ομάδες, όπως κρατούμενοι, οι ασθενείς σε ψυχιατρικά νοσοκομεία ή δομές κοινωνικής μέριμνας, τα άτομα με αναπηρία, γυναίκες που βιώνουν ενδοοικογενειακή βία ή κακοποίηση, ενδέχεται να διατρέχουν ακόμη μεγαλύτερο κίνδυνο ψυχολογικής δυσφορίας, επειδή η προϋπάρχουσα αδυναμία προστασίας των ανθρωπίνων δικαιωμάτων επιδεινώνεται και αναπτύσσονται περαιτέρω επιπτώσεις στην ψυχική υγεία που σχετίζονται με την COVID-19.
Οι πληθυσμοί ηλικιωμένων έχουν επηρεαστεί σοβαρά από την πανδημία COVID-19 όσον αφορά τη σοβαρότητα της ασθένειας και τη θνησιμότητα. Είναι επίσης πιο πιθανό να υποστούν και ψυχολογικές επιπτώσεις λόγω απομόνωσης, η οποία περιπλέκεται από προϋπάρχοντα προβλήματα σωματικής υγείας και μειωμένη πρόσβαση στην περίθαλψη.
Επιπλέον, η κοινωνική απομόνωση και εκτροπή όλων των υπηρεσιών υγειονομικής περίθαλψης προς την COVID 19, επηρεάζουν άτομα που ζουν με σοβαρές ψυχικές ασθένειες, για τους οποίους παρεμποδίστηκε η πρόσβαση σε φροντίδα ψυχικής υγείας, με αποτέλεσμα να είναι πιθανό να οδηγήσει σε επανεμφάνιση ή επιδείνωση των διαταραχών αυτής της ομάδας.
Μια άλλη ιδιαίτερα ευάλωτη ομάδα είναι οι εργαζόμενοι στην πρώτη γραμμή, στον τομέα της υγείας που εργάζονται για να περιορίσουν την πανδημία. Οι παράγοντες κινδύνου περιλαμβάνουν τον ανεπαρκή προσωπικό εξοπλισμό προστασίας, ο στιγματισμός και οι διακρίσεις λόγω του επαγγέλματος, προσωπικοί φόβοι για μόλυνση των ίδιων, των οικογενειών και των αγαπημένων τους, απομόνωση από μέλη της οικογένειας κλπ. Οι ψυχικές επιπτώσεις της πανδημίας στην υγεία των εργαζομένων στην υγεία έχουν επίσης εκδηλωθεί ως εμπειρίες τραύματος και σύγχυσης, ειδικά στο πλαίσιο της έλλειψης σαφήνειας για τον τρόπο αποτελεσματικής αντιμετώπισης ασθενών με COVID-19.
Μακροπρόθεσμες επιπτώσεις
Χωρίς μαζική παγκόσμια δράση, η πανδημία COVID-19 αναμένεται να έχει παγκόσμια αρνητικές επιπτώσεις στους οικονομικούς και άλλους κοινωνικούς καθοριστικούς παράγοντες της υγείας μακροπρόθεσμα. Οι συνθήκες ψυχικής υγείας που επηρεάζονται από αρνητικούς κοινωνικούς παράγοντες περιλαμβάνουν το άγχος, τις διαταραχές διάθεσης και τις διαταραχές που σχετίζονται με μετατραυματικό στρες, σύμφωνα με τη μελέτη του Global Burden of Disease. Παγκοσμίως οι αυτοκτονίες αυξάνονται ως αποτέλεσμα της αυξημένης έκθεσης σε παράγοντες κινδύνου, όπως οικονομικό άγχος, εργασιακή ανασφάλεια και ανεργία, κοινωνική απομόνωση, μειωμένη πρόσβαση στην υποστήριξη της κοινότητας, εμπόδια στη θεραπεία ψυχικής υγείας και επιδείνωση των προβλημάτων σωματικής υγείας, ιδίως μεταξύ των ηλικιωμένων ενηλίκων.
Το παρατεταμένο κλείσιμο των σχολείων είναι πιθανόν επίσης να έχει σοβαρή επίδραση στην ψυχική υγεία των παιδιών, των εφήβων και των νεαρών ενηλίκων παγκοσμίως.
Η ανταπόκριση στις ανάγκες ψυχικής υγείας
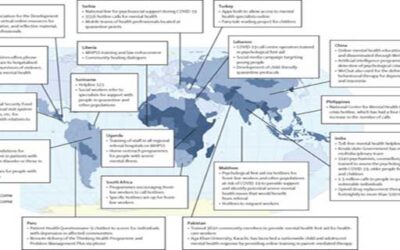
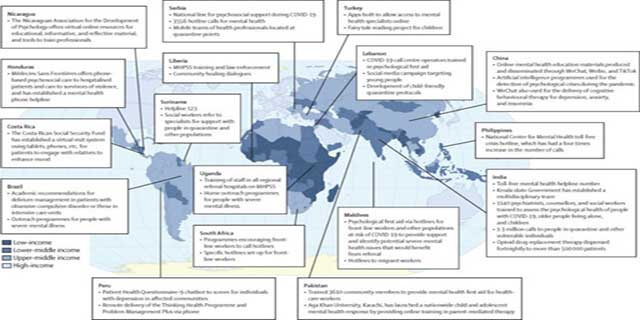
Η πανδημία της COVID-19 εξελίσσεται ακόμη σε πολλές χώρες με αποτέλεσμα να υπάρχουν λίγα στοιχεία για τον αντίκτυπο των προγραμμάτων ψυχικής υγείας, τα περισσότερα εκ των οποίων εφαρμόζονται υπό πραγματικές συνθήκες έκτακτης ανάγκης για τη δημόσια υγεία χωρίς πόρους ενώ υπήρξε ανεπαρκής χρόνος από την έναρξη της πανδημίας για την ολοκλήρωση και τη δημοσίευση ολοκληρωμένων αξιολογήσεων. Οι πρωτοβουλίες κυβερνήσεων στις ΧΧΜΕ να αναπτύξουν προγράμματα ψυχικής υγείας εντός πανδημίας δεν μπορούν να αξιολογηθούν για την αποτελεσματικότητα τους. Κοιτώντας προς το μέλλον όμως, θα είναι σημαντικό να υπάρξουν αξιολογήσεις στις διαδικασίες εφαρμογής των προγραμμάτων αυτών και τα αποτελέσματά τους, για να προετοιμαστεί η ανταπόκριση της ψυχικής υγείας σε μελλοντικές καταστάσεις έκτακτης ανάγκης.
Οικοδομώντας ένα καλύτερο σύστημα ψυχικής υγείας
Η πανδημία COVID-19 έχει επηρεάσει την ψυχική υγεία σε όλα τα πλαίσια και έχει επισημάνει τις αδυναμίες των συστημάτων ψυχικής υγείας παγκοσμίως. Αναδείχθηκαν ξεκάθαρα οι επιπτώσεις της πανδημίας στην ψυχική υγεία όχι μόνο σε άτομα με υπάρχουσες ανάγκες ψυχικής υγείας, αλλά και σε πληθυσμούς που λόγω των πολιτικών περιορισμού της εξάπλωσής της, επηρέασαν δυσανάλογα ευάλωτες και ήδη μειονεκτούσες ομάδες. Είναι ζωτικής σημασίας να αναγνωρίσουμε αυτές τις επιδράσεις ως μια ιστορική ευκαιρία για να επαναπροσδιορίσουμε τα συστήματα ψυχικής υγείας, βασιζόμενοι στην τεράστιο κλινική εμπειρία, και την εφαρμογή της επιστήμης της δημόσιας υγείας, με την ενεργό συμμετοχή όλων των σχετικών ενδιαφερομένων, ιδιαίτερα των ατόμων με εμπειρία.
Τόσο η παρούσα πανδημία όσο και η πιθανότητα μελλοντικών πανδημιών υπογραμμίζουν τη σημασία ανάπτυξης ανθεκτικών συστημάτων ψυχικής υγείας. Παρόλο που οι αυξημένες παγκόσμιες και εθνικές επενδύσεις στην ψυχική υγεία αποτελούσαν μεγάλη ανάγκη ακόμη και πριν από την πανδημία COVID-19, υπάρχει η απειλή ότι η εστίαση στην πανδημία θα καθυστερήσει περαιτέρω την πρόοδο στην ψυχική υγεία. Πρέπει να συνεργαστούν όλα τα ενδιαφερόμενα μέρη για να διασφαλιστεί ότι κινητοποιούνται πόροι για την ενίσχυση των συστημάτων ψυχικής υγείας και ότι αυτές οι επενδύσεις χρησιμοποιούνται με αποτελεσματικό και αποδοτικό τρόπο και καλύπτουν όλο το φάσμα των αναγκών, από την προώθηση, την προστασία και την πρόληψη έως τη θεραπεία, φροντίδα και ανάρρωση.
Συμπερασματικά
Η πανδημία COVID-19 έχει διαταράξει κάθε πτυχή της ζωής σε όλες τις χώρες σχεδόν ταυτόχρονα και, από αυτή την άποψη, αντιπροσωπεύει ένα παγκόσμιο φαινόμενο σε αντίθεση με οποιοδήποτε άλλο στην ανθρώπινη ιστορία. Αναδυόμενα στοιχεία δείχνουν ότι οι επιπτώσεις στην ψυχική υγεία θα είναι μεγάλες, μακροχρόνιες και μεγαλύτερες σε περιβάλλοντα με λιγότερους πόρους και σε μειονεκτούντες πληθυσμούς. Εάν δεν αντιμετωπιστούν δυναμικά και επειγόντως, αυτές οι επιπτώσεις θα οδηγήσουν σε τεράστια ανθρώπινα δεινά, πρόωρη θνησιμότητα και κοινωνική καταστροφή και θα επιβραδύνουν την οικονομική ανάκαμψη. Παρόλο που υπήρχε ήδη μια τεράστια κρίση σχετικά με την ψυχική υγεία πριν από την πανδημία, η COVID-19 αποτελεί μια ιστορική ευκαιρία για όλες τις χώρες και τους παγκόσμιους οργανισμούς να επανεξετάσουν τον τρόπο με τον οποίο η ανθρώπινη κοινωνία οργανώνεται για να ανακάμψει από αυτές τις επιπτώσεις.
Δεν αρκεί η επένδυση στην οικοδόμηση συστημάτων ψυχικής υγείας τώρα, αλλά πρέπει επίσης να διασφαλίσουμε ότι αυτές οι επενδύσεις ανταποκρίνονται στην ποικιλία των χαρακτηριστικών της ψυχική ασθένειας, πέρα από τη στενή βιοϊατρική εστίαση σε γιατρούς, διαγνώσεις και φάρμακα που έχουν κυριαρχήσει στις πολιτικές ψυχικής υγείας παγκοσμίως.
Μια ισορροπημένη προσέγγιση που να αντιμετωπίζει τους κοινωνικούς καθοριστικούς παράγοντες της ψυχικής υγείας και τις ατομικές κλινικές ανάγκες για άτομα με διαταραχές ψυχικής υγείας είναι το ζητούμενο. Οι παρεμβάσεις ψυχικής υγείας που δεν λαμβάνουν υπόψη τους κοινωνικούς καθοριστικούς παράγοντες της ψυχικής υγείας, ειδικά αυτούς που επιδεινώνονται από την πανδημία, δεν θα επιτύχουν τις επιδιώξεις τους.
Με μια τέτοια ισορροπημένη προσέγγιση, δεν θα επαναπροσδιοριστεί μόνο η φροντίδα ψυχικής υγείας σε ΧΧΜΕ, αλλά να αναδιαμορφωθεί η ψυχική υγεία ως κοινή και κατά προτεραιότητα φιλοδοξία σε όλες τις χώρες του κόσμου.